Молчать нельзя говорить
 Смерть в России – тема почти табуированная. Хотя любой человек рано или поздно начинает задумываться о своем последнем часе, говорить об этом вслух, а уж тем более обсуждать с кем-то и планировать, в каких условиях уходить из жизни, у нас не принято. Во многом тому виной менталитет и суеверия. В итоге наше общество отказывается понимать и принимать одну важную мысль: достойная смерть – это не дар небес, а право каждого, обеспечить которое должны и можем лишь мы сами. О проблемах паллиативной медицины в России – особом уходе за смертельно больными людьми – рассказала Нюта Федермессер, президент Фонда помощи хосписам «Вера».
Смерть в России – тема почти табуированная. Хотя любой человек рано или поздно начинает задумываться о своем последнем часе, говорить об этом вслух, а уж тем более обсуждать с кем-то и планировать, в каких условиях уходить из жизни, у нас не принято. Во многом тому виной менталитет и суеверия. В итоге наше общество отказывается понимать и принимать одну важную мысль: достойная смерть – это не дар небес, а право каждого, обеспечить которое должны и можем лишь мы сами. О проблемах паллиативной медицины в России – особом уходе за смертельно больными людьми – рассказала Нюта Федермессер, президент Фонда помощи хосписам «Вера».
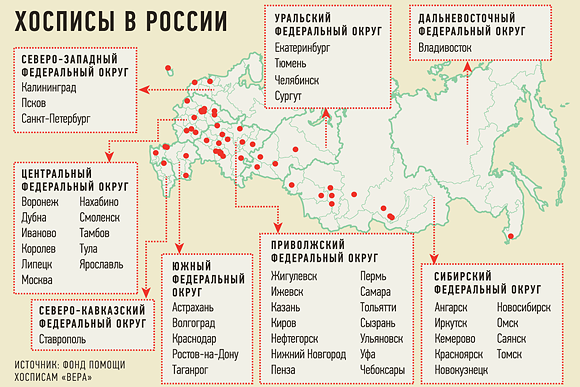
Сколько всего хосписов в России и какова реальная потребность в них?
На данный момент у нас их порядка ста. Реальная потребность рассчитана ВОЗ и составляет один хоспис на 400 тыс. человек населения. Получается, что нам не хватает более 250 хосписов. При этом большинство из тех, что есть, не соответствуют принятым стандартам. Так, хосписы с круглосуточным посещением в стране можно пересчитать по пальцам одной руки. А это очень большая проблема, поскольку люди в основном умирают в ранние утренние часы или ночью – так устроена природа. Я не верю, что нельзя открыть двери для родственников – это вообще самое бесчеловечное, что может быть. У боли несколько компонентов, и один из них – психологический. Поэтому тяжелобольной человек в последние минуты жизни хочет видеть рядом с собой родных и близких, а не уходить в одиночестве.
Следующий момент. Правильно работающий хоспис кроме маленького стационара включает в себя огромную выездную службу, которая оказывает помощь на дому. Почему это принципиально? Человек так устроен, что хочет провести остаток своих дней не в больничной палате, а дома, в привычном окружении. Но без специального ухода и обезболивания достойно уйти из жизни в домашних условиях невозможно. Другое дело, когда к пациенту приезжают специалисты из хосписа, снабжают препаратами, средствами по уходу, тем самым не только облегчая страдания больного, но и помогая его семье.
В регионах России хосписов, где есть такая служба, практически нет. Отсюда возникает замкнутый круг. Предположим, пациента положили в стационар, сделали обезболивание, дали его семье немножечко отдохнуть. Логично было бы выписать его обратно, но этого не происходит, потому что дома за ним некому наблюдать. Семья не справляется, обычная больница его уже не берет, местная недоукомплектованная поликлиника, захлебывающаяся в больных, которых еще можно вылечить, от него отказывается. И все, хоспис обречен держать больного, пока он не уйдет на тот свет. Так наши учреждения становятся нерентабельными: обслуживают малое количество пациентов большим количеством персонала. Все это только усугубляет ситуацию с непониманием предназначения хосписов, отношение к которым в нашей стране и так, мягко скажем, неоднозначное.
Вы имеете в виду стереотипы из серии: «Хоспис – это место, куда нерадивые дети сдают своих несчастных родителей»?
Есть и другие. Например, зачем помогать человеку, которого все равно нельзя вылечить? Причем стереотип этот сидит не только в головах деревенских жителей, но и некоторых медицинских чиновников в столицах регионов. Отчасти виноваты в этом и сами руководители хосписов, которые, правда, нередко оказываются на этих постах случайно. Их туда просто назначают, а они не знают, куда попали. Бывает, хосписы открываются при больницах, и главврачи не всегда поддерживают эту идею. Случаются даже противостояния, особенно если такой альянс навязан. Главный врач больницы, который всю жизнь шел к тому, чтобы вылечить человека, не понимает сути паллиативной помощи, для него следующий поворот – морг. А это полностью противоречит хосписной философии, ведь хоспис это не про умирание, это – про жизнь.
Здесь мы сталкиваемся с недообразованностью общества в целом. Очень сильное влияние оказала советская история, в которой все победоносно. Лучший в мире космос, лучшие балет и медицина, и никто не умирает, а если это и случается, то незаметно. И никто не оценивает качество жизни, предшествующее смерти. Более 70 лет эти больные были практически вычеркнуты из системы медицинской помощи. И сегодня медиков, воспитанных в то время, еще очень много, поэтому вы их никогда не измените.
Идем дальше. Представим себе среднестатистическую бабушку, которая говорит внучке: «Смотри, у меня тут припасено похоронное, вот сберкнижка, деньги на мои похороны. Я хочу, чтобы поминки были дома, а не в кафе, и музыки мне не надо». Что отвечает среднестатистическая 19-летняя девушка? «Бабушка, как тебе не стыдно, а ну-ка перестань!» И ей становится хорошо, она думает, будто таким образом продемонстрировала, как любит бабушку и не желает ее смерти. А пристыженная бабушка до конца дней своих будет переживать, что ее похоронят не в том, в чем она хочет, не там, где она хочет, и поминки пройдут не дома с блинами да кутьей, а в кафе.
Между тем это культура провожания, которую мы сами же убили. Наше окружение не дает человеку возможности изъявлять свою последнюю волю, и для очень большого количества пожилых людей это огромная проблема. Нельзя говорить о понимании властями темы хосписов, пока в обществе она табуирована и закрыта. Фраза из советского прошлого: «Дети – наше будущее» иллюзорна. Наше будущее – старость, болезнь, умирание и смерть. Поэтому если мы сейчас не начнем вкладывать в паллиативную медицину душу и деньги, не наладим эту систему, когда придет наш черед, мы будем умирать не по-людски.
Судя по вашим словам, понимания важности хосписов нет и на высшем уровне. Есть ли сегодня какой-то закон, регламентирующий их деятельность, или в нашей стране они функционируют лишь на общественных началах?
Все хосписы в России – это государственные учреждения с государственным финансированием. В законе «Об охране здоровья граждан» впервые прописано понятие паллиативной медицины, которая должна оказываться бесплатно. Однако хосписы, несмотря на свою более чем 20-летнюю историю, до сих пор существуют на грани закона и финансируются, мягко говоря, по остаточному принципу.
Если это не самостоятельное учреждение, а подразделение больницы, тогда вообще нереально отследить, сколько денег перечислено конкретно на его нужды. При этом когда хоспис функционирует так, как он задуман, государству он очень выгоден. Это – дешевая койка, на которой лежит бесперспективный пациент. Он не встанет на ноги, не выйдет на работу, государству не нужно будет платить ему зарплату. В хосписе нет лаборатории, операционных, дорогого медицинского оборудования, здесь не проводится лечение заболеваний. Кроме того, тяжелые больные требуют круглосуточного ухода, поэтому нередко родственники должны бросать работу. Правильно работающий хоспис возвращает в строй целое семейство, а это не только рабочая сила, но и налоги.
Также решается очень серьезная профилактическая задача. Люди, окружающие пациента, уже не так боятся заболеть, а главное – не побоятся вовремя обратиться за медпомощью. У нас ведь поздняя диагностика той же онкологии во многом потому, что люди просто до последнего надеются, что рассосется, и откладывают визит к врачу.
При столь очевидной пользе для государства почему же мы имеем дело с недофинансированием?
Поймите, для Минздрава хоспис – 128-я проблема. Это аппарат, который выпускает документ, регламентирующий работу того или иного направления. Но пока мы двигаемся не от потребностей человека к формированию системы, а, наоборот, от бумажки к человеку, добра не будет. Безусловно, на уровне документов и бумаг все меняется. У нас появился «Порядок оказания паллиативной помощи взрослому наслению», однако хосписов там нет. Написано, что паллиативную помощь оказывают паллиативные центры. Но что это такое, неизвестно, потому что в мире нет аналогов. Это не диверсия Минздрава, а их непонимание, незнание темы.
Недавно мы написали письмо в министерство, попросили пригласить представителей нашего фонда на очередную встречу региональных министров здравоохранения. Нам бы хватило и 20 минут, чтобы объяснить им, почему надо помогать не только детям, которых еще можно вылечить, но и старикам, которых вылечить уже нельзя, перечислить, какие ошибки чаще всего допускаются на местах. У нас достаточно опыта и знаний для этого, мы в фонде регулярно организуем лекции, конференции для региональных хосписов: учим, рассказываем, зовем западных лекторов. Пока нам не ответили, но мы надеемся на понимание. Люди должны знать, что есть профессиональные учреждения, которые даже смерть от рака делают достойной, а не такой ужасной, как мы привыкли о ней думать. Только в этом случае отношение к хосписам в России может измениться.
А что на местах?
 Сергей Тетерин, заведующий отделением «Детский хоспис» детской городской больницы № 3 «Нейрон» города Ижевска:
Сергей Тетерин, заведующий отделением «Детский хоспис» детской городской больницы № 3 «Нейрон» города Ижевска:
– В январе 1997 года в детской больнице Удмуртской Республики был открыт первый в России детский хоспис стационарного типа на 10 коек. Вначале острой была кадровая проблема. Нужно было набрать штат, как-то заинтересовать сотрудников работой, связанной с оказанием помощи и уходом за тяжелобольными, уходящими из жизни детьми. Персонал надо было обучить, а интернета тогда не было, информацией располагали очень скудной. Поэтому учились, как говорят, «на поле боя», по крупицам собирая сведения о помощи неизлечимо больным детям.
Сегодня одна из главных проблем – отсутствие выездной службы. Такая структурная единица необходима хоспису для оказания качественной помощи пациентам в домашних условиях. Особенно детям, находящимся в отдаленных районах республики, где семьям с тяжелобольными детьми приходится оставаться один на один со своими проблемами.
Отделение находится на бюджетном финансировании, но средств для укрепления материально-технической базы не хватает. Довольно остро стоит и кадровая проблема. Трудно привлечь новых сотрудников на низкооплачиваемый труд, тяжелый морально и физически. Мешает отсутствие системы обучения персонала. В новом законе затронуты вопросы паллиативной помощи, прописано, что сотрудники должны пройти специализацию, но курсов специализации по паллиативной помощи пока нет.
 Эльмира Каражаева, главный врач Тульского областного хосписа:
Эльмира Каражаева, главный врач Тульского областного хосписа:
– Поначалу возникли серьезные проблемы не только с финансированием, но и с населением. Люди не понимали, что тяжелобольные пациенты должны получать облегчающую помощь. Даже руководителям областного уровня приходилось объяснять, что это не отделение сестринского ухода, где пациенты могут получать помощь на протяжении долгих лет. А СЭС, например, не могла понять, как можно в медучреждении позволить больному привозить из дома любимую кошку. И мы их убеждали, что нашему пациенту можно все, он должен быть умиротворен, так как хоспис – это дом мира.
Сегодня эти проблемы преодолены во многом благодаря поддержке местных властей. Готовим к открытию отделение для детей на пять коек, работаем над организацией выездных бригад, в которых остро нуждаемся. В хосписах обычно остро стоит кадровая проблема – работа здесь сложная и низкооплачиваемая. Но благодаря губернаторской программе поддержки молодых специалистов доктора получают подъемные, планируем привлечь квалифицированных врачей.
Вообще с переходом на областное финансирование мы обрели вторую жизнь. У нас очень приличное лекарственное обеспечение. Например, хоспис раньше всех в регионе начал применять трансдермальные системы обезболивания: когда препарат вводится не через инъекции, а с помощью специального пластыря.